
पुरुषों में प्रोस्टेट कैंसर के लक्षण और इलाज Publish Date : 22/01/2026
पुरुषों में प्रोस्टेट कैंसर के लक्षण और इलाज
डॉ0 राजीव सिंह एवं मुकेश शर्मा
प्रोस्टेट पुरुषों में पाई जाने वाली ग्रंथि है। जो ब्लैडर के नीचे और मलाशय के सामने स्थित होती है। इस ग्रंथि से होकर यूरिन मार्ग गुजरता है जो यूरिन और वीर्य दोनों को बाहर निकालता है। प्रोस्टेट का मुख्य कार्य है वीर्य में तरल पदार्थ का निर्माण करना, जो शुक्राणुओं को पोषण और गतिशीलता प्रदान करता है। अगर आपको ऐसे कोई भी लक्षण दीखते है तो आप नोएडा में सर्वश्रेष्ठ हॉस्पिटल से संपर्क कर खुद को समय रहते ठीक कर सकते है। इस ब्लॉग में हम पुरुषों में प्रोस्टेट कैंसर के लक्षण और इलाज के बारे में जानेंगे।
प्रोस्टेट कैंसर क्या है?
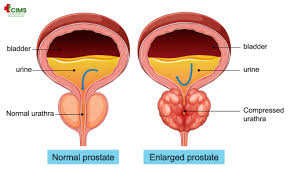
प्रोस्टेट कैंसर पुरुषों में होने वाला कैंसर है। यह पुरुषों में पाई जाने वाली एक ग्रंथि प्रोस्टेट में उत्पन्न होता है। यह आकार में अखरोट के समान होती है। जब प्रोस्टेट की कोशिकाएं अनियंत्रित रूप से बढ़ती के बाद एक गांठ (ट्यूमर) का निर्माण करती हैं। इसी स्थिति को प्रोस्टेट कैंसर कहते है। प्रोस्टेट एक छोटी लेकिन अत्यंत महत्वपूर्ण ग्रंथि है जो मूत्राशय के नीचे और मलाशय (रेक्टम) के ठीक सामने स्थित होती है। इसी ग्रंथि के बीच से मूत्रमार्ग (यूरेथ्रा) गुजरता है, जो यूरिन और वीर्य दोनों को शरीर से बाहर निकालने का कार्य करता है। प्रोस्टेट ग्रंथि का मुख्य कार्य वीर्य (सीमेन) में वह तरल पदार्थ बनाना है जो शुक्राणुओं को पोषण और गतिशीलता प्रदान करता है। यह पुरुष की प्रजनन क्षमता और यौन स्वास्थ्य में अहम भूमिका निभाता है। उम्र बढ़ने के साथ इस ग्रंथि का आकार बढ़ता है। इसे बिनाइन प्रोस्टेटिक हाइपरप्लासिया (बीपीएच) कहते हैं।
कैंसर कैसे और क्यों होता है?
शरीर की कोशिकाएं एक निश्चित क्रम और गति से विभाजित होने के बाद समय आने पर मरती हैं। मगर जब किसी कोशिका के डीएनए में कोई बदलाव हो, तब वह कोशिका नियंत्रण से बाहर हो जाती है। इस कारण वह न तो मरती है न विभाजित होती है , ऐसी कोशिकाएं अनियंत्रित रूप से बढ़ती हैं। यही एकत्र होने के बाद ट्यूमर कारण बनती हैं। अगर कोशिकाएं आसपास के ऊतकों में प्रवेश करने लगें या रक्त और लसीका तंत्र के माध्यम से शरीर के अन्य भागों में फैल जाएं तो इसे कैंसर कहते हैं। प्रोस्टेट कैंसर में यही म्यूटेशन प्रोस्टेट ग्रंथि की कोशिकाओं में होता है जिससे यह रोग होता है।
कौन से पुरुष अधिक जोखिम में होते हैं?
प्रोस्टेट कैंसर से प्रभावित होने की संभावना कुछ विशेष कारकों के आधार पर बढ़ती है:
- 50 वर्ष से ऊपर के पुरुषों में प्रोस्टेट कैंसर का खतरा ज्यादा होता है। यह बीमारी युवाओं की तुलना में वृद्ध पुरुषों में ज्यादा होती है।
- अगर किसी पुरुष को प्रोस्टेट कैंसर हो चुका है, तो उस व्यक्ति में भी इसके होने की संभावना ज्यादा होती है।
- अधिक वसायुक्त भोजन, मोटापा और व्यायाम की कमी प्रोस्टेट कैंसर का जोखिम बढ़ाती हैं। असंतुलित जीवनशैली से शरीर में हार्मोनल असंतुलन उत्पन्न करता है, जो इस बीमारी को जन्म देता है।
- पुरुष हार्मोन टेस्टोस्टेरोन की अधिक मात्रा भी प्रोस्टेट कैंसर की कोशिकाओं को बढ़ने में सहायक होती है।
- ब्राका-2 म्यूटेशन यानी यह एक विशेष आनुवंशिक म्यूटेशन है जो किसी पुरुष में पाया जाए, तो उसमें प्रोस्टेट कैंसर का जोखिम अधिक होता है।
प्रोस्टेट कैंसर के लक्षण:
प्रोस्टेट कैंसर की शुरुआत अक्सर बिना लक्षण के होती है, लेकिन जैसे-जैसे यह बढ़ता है, कुछ शारीरिक संकेत दिखाई देने लगते हैं।
प्रारंभिक लक्षण:
- बार-बार पेशाब आना यानी विशेष रूप से रात में बार-बार उठकर पेशाब जाना।
- धीमी यानी रुकी हुई पेशाब की धारा यानी पेशाब करने में समय लगना या धारा का रुक-रुककर आती है।
- पेशाब करते समय जलन व दर्द यानी सूजन या संक्रमण के कारण मूत्रमार्ग में जलन महसूस होती है।
गंभीर अवस्था के लक्षण:
- मूत्र व वीर्य में खून आना व यह प्रोस्टेट ग्रंथि या मूत्रनली में सूजन या घाव का संकेत होता है।
- पीठ, कूल्हे या जांघों में लगातार दर्द यानी हड्डियों तक कैंसर फैलने का संकेत होता है।
- अचानक वजन कम होना और थकान व कैंसर कोशिकाओं की वृद्धि शरीर की ऊर्जा को खर्च करती है।
प्रोस्टेट कैंसर का निदान:
प्रोस्टेट कैंसर की पुष्टि के लिए कई तरह की जांचें की जाती हैं, इनमें से कुछ शुरुआती स्क्रीनिंग के लिए होती हैं।
पीएसए टेस्ट (पीएसए - प्रोस्टेट-विशिष्ट एंटीजन टेस्ट):
यह एक ब्लड टेस्ट है जो खून में पीएसए नामक प्रोटीन की मात्रा को मापता है। पीएसए का उच्च स्तर प्रोस्टेट कैंसर, बीपीएच (सामान्य बढ़ी हुई ग्रंथि) या प्रोस्टेट संक्रमण का संकेत होता है।
डीआरई (डिजिटल रेक्टल परीक्षा):
डॉक्टर दस्ताने पहनकर मलाशय के रास्ते से उंगली द्वारा प्रोस्टेट ग्रंथि को महसूस करते हैं। इसमें प्रोस्टेट का आकार, कठोरता, गांठ या असमानता का पता लगाते है। यह एक तेज और बिना तकनीक के मूल्यांकन का तरीका है।
ट्रांसरेक्टल अल्ट्रासाउंड (ट्रस):
प्रोस्टेट की सोनोग्राफी जो मलद्वार के माध्यम से की जाती है। इससे ग्रंथि के आकार और उसमें मौजूद किसी भी असामान्यता का पता चलता है। इसकी मदद से बायोप्सी भी की जाती है।
एमआरआई और सीटी स्कैनः
पीएसए या डीआरई में असामान्यता हो एमआरआई या सीटी स्कैन जांचें यह पता लगाने में मदद करती हैं कि ट्यूमर केवल प्रोस्टेट तक सीमित है या आसपास के ऊतकों में फैला है। विशेष रूप से मल्टीपैरामीट्रिक एमआरआई का प्रयोग अधिक सटीकता के लिए होता है।
प्रोस्टेट बायोप्सीः
ट्रस या एमआरआई गाइडेंस के माध्यम से सुई द्वारा प्रोस्टेट से ऊतक का नमूना लेते हैं। इसे लैब में जांच कर देखते हैं कि कैंसर कोशिकाएं मौजूद हैं या नहीं। ग्लीसन स्कोर के जरिए यह आंकते है कि कैंसर कितना आक्रामक है, बायोप्सी से प्रोस्टेट कैंसर की अंतिम पुष्टि होती है।
प्रोस्टेट कैंसर का स्टेज निर्धारण:
प्रोस्टेट कैंसर का इलाज तय करने से पहले यह जानना अत्यंत आवश्यक होता है कि कैंसर शरीर में किस स्तर तक फैला है। इसके लिए चिकित्सक मुख्य रूप से तीन प्रमुख मानकों का उपयोग करते हैं। टीएनएम स्टेजिंग प्रणाली, ग्लीसन स्कोर और यह आकलन कि कैंसर प्रोस्टेट तक सीमित है या शरीर के अन्य भागों तक फैल चुका है। टीएनएम स्टेजिंग प्रणाली एक अंतरराष्ट्रीय रूप से स्वीकृत पद्धति है जिसका उपयोग कैंसर के फैलाव की स्थिति को समझने के लिए किया जाता है। इसमें तीन घटक होते हैं — टी (ट्यूमर), एन (नोड्स) और एम (रूप-परिवर्तन)।
टी (ट्यूमर): दर्शाता है कि प्रोस्टेट ग्रंथि के भीतर कैंसर कितनी मात्रा में मौजूद है या कितना फैला है। टी 1 वह अवस्था है जब कैंसर बहुत छोटा होता है और सामान्य जांच (जैसे डीआरई या इमेजिंग) से पकड़ में नहीं आता, बल्कि केवल बायोप्सी द्वारा ही पहचाना जाता है। टी 2 वह स्थिति होती है जब कैंसर पूरी तरह प्रोस्टेट ग्रंथि तक ही सीमित रहता है। टी 3 में कैंसर प्रोस्टेट से बाहर निकल चुका होता है और सीमेन वेसिकल्स जैसे आस-पास के ऊतकों को प्रभावित करता है। टी 4 वह अवस्था है जब कैंसर मूत्राशय, मलाशय या अन्य समीपवर्ती अंगों में भी फैल चुका होता है।
एन (नोड्स): से यह पता चलता है कि क्या कैंसर (Lymph nodes) तक फैला है या नहीं। एन 0 का अर्थ है कि कैंसर लिम्फ नोड्स में नहीं पहुंचा है। एन 1 बताता है कि कैंसर अब लिम्फ नोड्स में भी मौजूद है।
एम (रूप-परिवर्तन): यह दर्शाता है कि क्या कैंसर शरीर के दूरस्थ भागों में फैल गया है। एम 0 का तात्पर्य है कि कैंसर शरीर के अन्य भागों (जैसे हड्डियों, फेफड़ों) तक नहीं फैला है। एम 1 दर्शाता है कि कैंसर शरीर के दूरस्थ अंगों तक पहुंच चुका है।
इसी के साथ, ग्लीसन स्कोर प्रोस्टेट कैंसर की आक्रामकता को मापने के लिए उपयोग किया जाता है। यह स्कोर प्रोस्टेट बायोप्सी में देखी गई कैंसर कोशिकाओं के दो प्रमुख प्रकारों की ग्रेडिंग पर आधारित होता है: प्राथमिक और द्वितीयक। इन दोनों का जोड़ ही ग्लीसन स्कोर कहलाता है, जो सामान्यतः 2 से 10 के बीच होता है। यदि स्कोर 6 या उससे कम है तो इसे धीमी गति वाला या निम्न ग्रेड कैंसर माना जाता है। 7 का स्कोर मध्यम जोखिम (मध्यवर्ती जोखिम) को दर्शाता है और इसमें भी 3+4 की तुलना में 4+3 अधिक आक्रामक होता है। यदि स्कोर 8 से 10 के बीच है तो यह अत्यधिक आक्रामक और तेजी से फैलने वाला कैंसर माना जाता है, जिसे उच्च ग्रेड कहते हैं। इन दोनों सूचकों के आधार पर प्रोस्टेट कैंसर को दो मुख्य श्रेणियों में बांटा जाता है। लोकलाइज्ड कैंसर और मेटास्टेटिक कैंसर।
लोकलाइज्ड प्रोस्टेट कैंसर: वह होता है जो पूरी तरह प्रोस्टेट ग्रंथि तक सीमित रहता है (टी 1 या टी 2)। ऐसे मामलों में उपचार की सफलता की संभावना अधिक होती है और मरीजों को सक्रिय निगरानी (सक्रिय निगरानी), शल्यचिकित्सा (सर्जरी) या विकिरण चिकित्सा (विकिरण चिकित्सा) जैसे विकल्प दिए जा सकते हैं।
मेटास्टेटिक प्रोस्टेट कैंसर: वह होता है जिसमें कैंसर प्रोस्टेट से बाहर निकलकर अन्य अंगों जैसे हड्डियों या लिम्फ नोड्स (टी3, टी4, एन1, एम1) तक पहुंच चुका होता है। ऐसे मामलों में इलाज अधिक जटिल होता है और इसका उद्देश्य रोग को नियंत्रित करना तथा रोगी के जीवन की गुणवत्ता को बनाए रखना होता है। इसके लिए हार्मोन थेरेपी, कीमोथेरेपी और अन्य उन्नत औषधीय विकल्पों का प्रयोग किया जाता है।
प्रोस्टेट कैंसर इलाज के विकल्प:
प्रोस्टेट कैंसर के इलाज तीन बातों पर निर्भर करता है, पहला: कैंसर किस स्टेज में है, दूसरा: ग्लीसन स्कोर कितना है, तीसरा: रोगी की उम्र कितनी है।
अगर कैंसर धीमी गति से बढ़ने वाला हो तो सक्रिय निगरानी बेहतर विकल्प है। इसमें इलाज की निगरानी की जाती है। इसमें पीएसए परीक्षण, डिजिटल रेक्टल परीक्षण समय-समय पर बायोप्सी की जाती है। जिससे संभावित वृद्धि को समय रहते पहचाना जा सके। इसका लाभ यह है कि अनावश्यक इलाज से बचा जा सकता है। मगर कैंसर बढ़ जाए और समय पर पता न चले, तो स्थिति जटिल हो सकती है। इसलिए निगरानी अत्यंत आवश्यक है।
जब कैंसर केवल प्रोस्टेट ग्रंथि तक सीमित हो और रोगी 75 वर्ष से अधिक हो तो वहां सर्जरी (रेडिकल प्रोस्टेटेक्टॉमी) विकल्प है। इस प्रक्रिया में प्रोस्टेट ग्रंथि को शरीर से हटाते है। यह सर्जरी दो प्रकार से की जा सकती है पारंपरिक ओपन सर्जरी के माध्यम। इसमें रक्तस्राव कम होता है और रोगी जल्द सही होता है। हालांकि सर्जरी के बाद इरेक्टाइल डिस्फंक्शन (erectile dysfunction) और पेशाब रोकने में परेशानी हो सकती है।
प्रोस्टेट कैंसर के इलाज में रेडियोथेरेपी तब की जाती है जब कैंसर का जोखिम कम या मध्यम हो। इसमें दो प्रकार की तकनीकें शामिल हैं। जिनमें पहली बाह्य बीम विकिरण चिकित्सा में कैंसर ग्रस्त भाग पर बाहर से उच्च ऊर्जा किरणें डाली जाती हैं। दूसरी ब्रैकीथेरेपी में प्रोस्टेट ग्रंथि के भीतर छोटे रेडियोधर्मी बीज प्रत्यारोपित किए जाते हैं जो धीरे-धीरे विकिरण छोड़ते हैं। यह विधि प्रभावी है, लेकिन इसके दुष्प्रभावों में यूरिन मार्ग में जलन या मल त्याग में कठिनाई होती है।
अगर कैंसर शरीर में अधिक फैल चुका हो तो हार्मोन थेरेपी एण्ड्रोजन डेप्रिवेशन थेरेपी (एडीटी) अपनाई जाती है। प्रोस्टेट कैंसर की कोशिका टेस्टोस्टेरोन नामक पुरुष हार्मोन पर निर्भर करती हैं। एडीटी से शरीर में टेस्टोस्टेरोन के स्तर को घटाया व रोका जाता है। हालांकि इस पद्धति के सामान्य दुष्प्रभावों में थकावट, यौन इच्छा में कमी और हड्डियों की कमजोरी शामिल हैं।
कीमोथेरेपी में विशेष औषधियों का प्रयोग किया जाता है जो कैंसर कोशिकाओं को समाप्त करने का कार्य करती हैं। यह विधि विशेष रूप से मेटास्टेटिक या उन्नत अवस्था वाले कैंसर में प्रभावी होती है। हालांकि इसके दुष्प्रभावों में बाल झड़ना, अत्यधिक थकान का खतरा होता है।
 1
1
लेखक: मुकेश शर्मा होम्योपैथी के एक अच्छे जानकार हैं जो पिछले लगभग 25 वर्षों से इस क्षेत्र में कार्य कर रहे हे। होम्योपैथी के उपचार के दौरान रोग के कारणों को दूर कर रोगी को ठीक किया जाता है। इसलिए होम्योपैथी में प्रत्येक रोगी की दवाए, दवा की पोटेंसी तथा उसकी डोज आदि का निर्धारण रोगी की शारीरिक और उसकी मानसिक अवस्था के अनुसार अलग-अलग होती है। अतः बिना किसी होम्योपैथी के एक्सपर्ट की सलाह के बिना किसी भी दवा सेवन कदापि न करें। अन्य स्वास्थ्य सम्बन्धी जानकारी एवं उपचार के लिए फोन नं0 9897702775 पर सम्पर्क करें।
डिसक्लेमरः प्रस्तुत लेख में व्यक्त किए गए विचार लेखक के अपने विचार हैं।


